Методы лазерной коррекции зрения
Астигматизм, близорукость и дальнозоркость – это патологии рефракции зрительной системы, встречающиеся у большой массы людей. Лазерная коррекция зрения является возможностью навсегда отказаться от постоянного ношения контактных линз или очков, пациентам с подобными нарушениями глаз. В клинике «Зрение 2100» https://korrektsiya-zreniya.ru/moskva/ опытные врачи, уже провели не менее 1000 глазных операций. Несмотря на то что большую часть операций автоматически производит лазер, медики имеют огромный опыт лазерных операций, что позволяет им восстанавливать кроме того самое сложное.
Хирургическое вмешательство с использованием лазерных технологий даёт возможность воздействовать исключительно на форму роговицы и откорректировать её неточности. После завершения операции восстанавливается острота зрения, позволяющая опять четко видеть.
Лазерная рефракционная хирургия постоянно развивается, появляются современные разработки оборудования и методики вмешательств, а положительные результаты дают возможность говорить о защищенности и продолжительном эффекте процедуры.
Быстрота ее проведения и отсутствие необходимости в госпитализации также считается одним из главных преимуществ такой коррекции – все лечебные мероприятия совершаются в амбулаторных условиях. Предоперационная подготовка, сама операция и первичная оценка результатов занимает около от 2-х до 3-х часов, затем пациенты самостоятельно уходит из клиники, а через некоторое количество дней полностью возвращаются в обычный темп жизни.
Показания к лазерной коррекции зрения
Процедура корректирования аномалий рефракции с применением лазерных технологий бывает рекомендована практически абсолютно всем пациентам со схожими нарушениями. Ограничения имеются только для патологий высокой степени, хотя лазерные аппараты последних поколений гарантируют максимальный диапазон эффективности.
Лазерная коррекция по методу LASIK применяется в случаях таких заболеваний органа зрения:
- Гиперметропия от +1 до +6 диоптрий – это нарушение зрения вблизи.
- Миопия от -1 до -15 диоптрий – это затруднение при разглядывании предметов, которые расположены в отдалении.
- Астигматизм от 1 до 4 диоптрий – это разница в преломлении лучей в разных меридианах одного глаза.
- Смешанный астигматизм — это сочетание дальнозоркости и близорукости.
Также особым показанием является непереносимость контактных линз при аллергических и прочих заболеваниях, сложности в постоянном ношении очков вследствие особенностей профессиональной деятельности. Можно также осуществить лазерную коррекцию зрения пациентам, у которых отмечается патология только на одном глазу.
Приготовление к операции
Установление показаний к вмешательству и вероятности его осуществления осуществляется на приеме у офтальмолога, оценивающим состояние зрительной системы. Только после полного осмотра, проведения всех диагностических тестов и установления окончательного диагноза вы можете оценить предполагаемый результат и риски лазерной коррекции зрения.
После исключения противопоказаний к рефракционной хирургии проводят ряд дополнительных обследований глаза и пациент сдает анализ крови.
Обязательная процедура подписание согласия – пациент должен знать, как проходит лазерная коррекция зрения, все возможные риски и последствия.
Гражданину, который решится на операцию, нужно принимать непосредственное участие в происходящем процессе и по максимому помогать хирургам. Ему на всех этапах подготовки и проведения операции, и после нее надо точно исполнять рекомендации врача.
Важно помнить, что за две недели до коррекции не следует носить контактные линзы, роговая оболочка должна принять естественное положение, которая в следствии использования линз изменяет свою форму.
Также за несколько дней следует отказаться от алкоголя – он вызывает сухость глаз, может стать причиной неполного действия анестетиков.
Непосредственно в день операции:
- необходимо собрать с собой все медицинские документы и паспорт;
- все косметические средства надо тщательным образом смыть. Молодым женщинам противопоказано нанесение макияжа – кожа вокруг глаз и век должна быть полностью чистой;
- запрещено пользоваться туалетной водой;
- следует иметь при себе солнцезащитные очки – они понадобятся после коррекции.
Что требуется от пациента во время лазерной коррекции зрения:
- максимально расслабить мышцы всего тела;
- сконцентрироваться на красном пятне и взгляд с него не сводить;
- не волноваться об обезболивании – воздействие капель-анестетиков точно не закончится, на этот случай их закапывают два раза;
- не забывать, что не следует нарушать стерильность и касаться области лица руками;
- не допустить резкие движения – лазерная коррекция зрения делается под микроскопом, и любое отклонение положения тела человека мешает хирургу;
- быть готовым к выпадению красного пятна на 10-15 секунд из поля зрения;
- стремиться сохранять спокойствие и позитивное настроение.
Существует несколько основных методик лазерной коррекции зрения. Они различаются видом и моделью используемого лазера, непосредственно ходом операции.
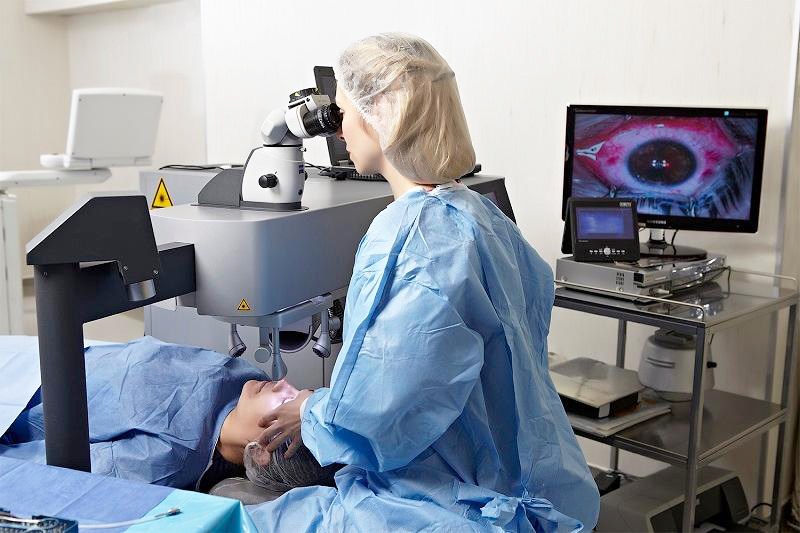
Как осуществляют лазерную коррекцию зрения
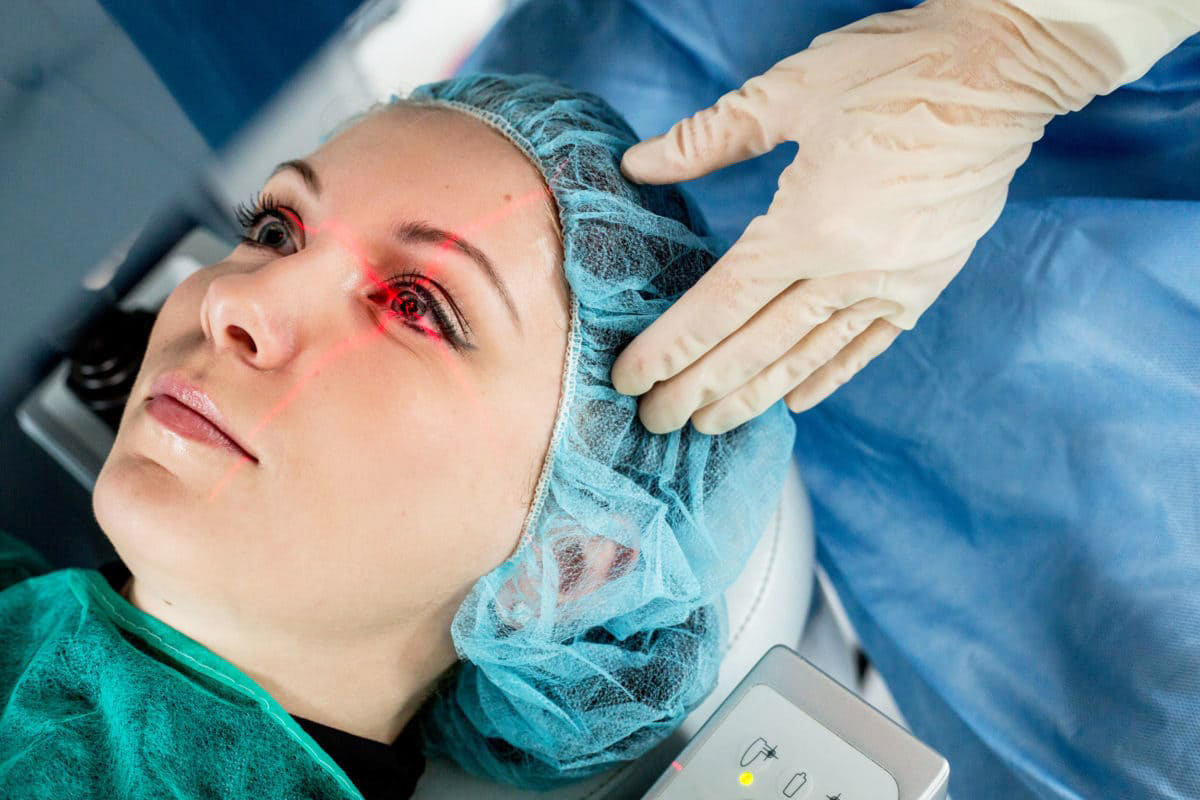
В сопровождении медицинского персонала пациент заходит в операционную комнату – медсестра подсказывает, как следует себя вести, для того, чтобы не нарушить режим стерильной обстановки. По завершении предоперационной подготовки ему предлагают удобно разместиться на специальной кушетке, при этом голова должна лежать в специальном углублении, а руки – располагаться строго вдоль туловища.
Процесс лазерной коррекции зрения можно условно разбить на несколько этапов:
- Подготовка. Операция выполняется под местной анестезией – с этой целью используются обезболивающие капли. Сразу после закапывания начинается действие препарата. Далее надевается специальное устройство для фиксации век – векорасширитель. Такая распорка не дает моргать и закрывать глаза, что очень важно во время манипуляций на органе зрения. Все время пациенту необходимо смотреть на красную точку прямо перед собой.
- Этап формирования лоскута роговицы. Для того, чтобы трудиться в глубинных структурах роговой оболочки глаза, требуется обеспечить к ним доступ. Микрокератом или фемтосекундный лазер формирует роговичный лоскут диаметром около 9-10 мм – на весь период операции он отодвигается в сторону. Именно в этот момент пропадает красное мигающее пятно – пациента обязательно предупреждают об этом, чтобы он не испугался.
- Операция. Непосредственно воздействие лазера на структуры роговицы является самым важным этапом. Выполнение таких манипуляций требует от хирурга-офтальмолога специальных навыков, опыта, а также максимальной концентрации на процессе лечения. Пациенту надо просто лежать и смотреть для фиксации взгляда на мигающее красное пятно, больше ничего не требуется. На роговую оболочку лазер воздействует по определенной методике – такой алгоритм проверен и отработан, поэтому не стоит волноваться о правильности выполнения манипуляции. Время воздействия лазерного луча составляет около 1-5 секунд, на протяжении которых пациент слышит свойственные звуки работы устройства.
- Завершение. После изменения формы роговицы лоскут её поверхностного слоя возвратится на место, а в ваши глаза закапывается специальный раствор. Швы не накладываются – особенности строения роговицы дают возможность надеяться на самостоятельное заживление слоя защиты оболочки. После нескольких минут покоя снимается векорасширитель – это говорит об окончании операции. Очень важно не спешить крепко смыкать веки и изменять положение глаз – по первости по завершении вмешательства противопоказано всякое давление на глазное яблоко.
- Первичный послеоперационный период. Пациент первые часы после операции пребывает под скрупулезным наблюдением врачей – это даёт возможность оценить первоначальные результаты лазерной коррекции, а также удостовериться в его безопасности. Через пару часов можно отправляться домой, неплохо бы в сопровождении близкого человека. В солнечный день, воспользуйтесь защитными очками. На начальный реабилитационный период важно получить рекомендации офтальмолога, установить дату последующего приема.
Послеоперационный период
Ранний послеоперационный период наступает сразу же после операции – первые пару часов пациент находится под наблюдением врача. Хотя острота зрения восстанавливается практически сразу, могут быть неприятные ощущения – мелькание «мушек» перед глазами, затуманенность взгляда, чувство инородного тела, отек век, светочувствительность, жжение, слезотечение. Проявления могут беспокоить на протяжении нескольких часов или порой одного дня после операции.
По этой причине важно, чтобы рядом с пациентом был сопровождающий – он сможет помочь безопасно добраться из больницы до дому и исполнять предписания врача. Следует запомнить последовательность использования препаратов и выполнять все рекомендации офтальмолога.
Последующие сроки реабилитации вы можете разбить на такие этапы:
- Ранний период длится первые несколько дней после операции – надо приходить в клинику для контролирования состояния глаза и восстановления функций зрения. В этом периоде ограничения наиболее строгие – исключается любые физические нагрузки, умывание, употребление алкоголя, работа за компьютером, вождение автомобиля.
- Через две недели, ограничения становятся менее строгими, позволяется осторожно мыть голову с соблюдением техники безопасности и предотвращения попадания химических соединений и косметических средств в глаза. Помаленьку вы можете возвращаться в обычный рабочий график, только надо избегать работы с повышенными зрительными нагрузками. Однако от алкоголя и косметики по-прежнему следует отказаться. Также запрещено находиться под солнцем без солнцезащитных очков, посещать бассейны и сауны.
- Через месяц, форма роговицы окончательно фиксируется, а все ограничения и запреты с пациента снимаются. Теперь он имеет возможность наслаждаться обычными действиями, рассматривая без контактных линз и очков предметы четко и ясно.
Вероятные осложнения
Гарантировать отсутствие осложнений нельзя ни в одной из областей медицины. Поскольку успех любого вмешательства в организм человека зависит от многих внутренних и внешних факторов, предсказать результаты абсолютно точно невозможно. Однако статистика утверждает, что с осложнениями лазерной коррекции зрения сталкиваются только 0,01% пациентов.
Наиболее частые нежелательные последствия операции:
- отеки;
- кровоизлияния;
- кератиты и другие воспаления структур глаза;
- различные травмы органа зрения;
- врастание эпителиальных структур под роговичный лоскут;
- избыточная или недостаточная коррекция рефракции;
- временное нарушение сумеречного зрения;
- смещение вырезанного участка роговой оболочки.
Любые осложнения как правило носят обратимый характер и излечиваются под неотъемлемым контролем специалиста. Врач в обязательном порядке предупреждает о вероятных рисках еще на периодах предоперационного консультирования, создает все возможное, чтобы избежать развитие осложнений. Лазерная коррекция зрения по праву считается малотравматичной и максимально безопасной. Кроме того профилактикой развития неблагоприятных последствий коррекции является серьезная подготовка к операции и точное соблюдение в послеоперационном периоде всех рекомендаций офтальмолога.